Vous avez remarqué que votre enfant prend du poids progressivement. Très vite, une question douloureuse surgit : « Qu’est-ce que j’ai mal fait ? ». Cette culpabilité est fréquente chez les parents, mais elle repose sur une vision rapide, parfois simplifiée de l’obésité pédiatrique. L’objectif de cet article est de vous aider à comprendre pourquoi l’obésité de l’enfant est une maladie complexe, multifactorielle, et pourquoi vous n’êtes ni seul, ni responsable.
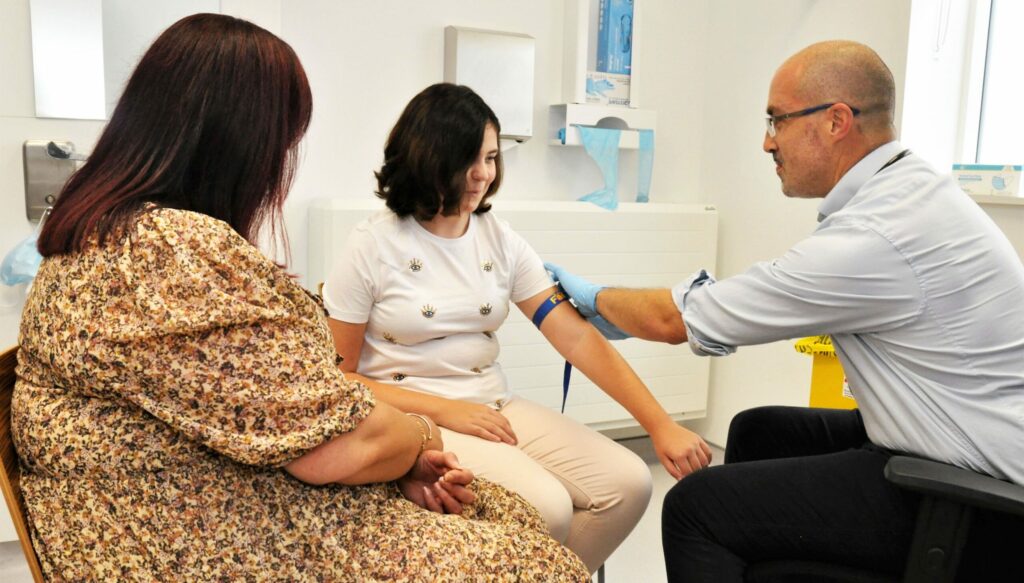
Julie et Marc ont remarqué, lors d’une visite chez leur médecin de famille, que Thomas, 9 ans, et Emma, 6 ans, commençaient à présenter un surpoids. Le médecin leur a montré les courbes de corpulence : la trajectoire de poids des enfants s’éloignait progressivement de la zone attendue pour leur âge.
Julie nous raconte : « Depuis quelques années, les enfants passent de plus en plus de temps devant leurs écrans — tablettes, téléphones, télé. » Marc, consultant informatique, rentre tard. Pendant qu’il prépare le dîner, les enfants sont souvent devant un écran pour être occupés. Julie travaille aussi, et entre le travail, les trajets et les tâches du quotidien, le temps disponible pour les sorties, les jeux dehors ou les activités familiales s’est réduit. Leur quartier est urbain, avec peu d’espaces verts immédiatement accessibles.
Quand le médecin a évoqué l’augmentation de poids des enfants, Julie s’est immédiatement sentie coupable : « C’est ma faute. Je ne passe pas assez de temps avec eux. Je ne fais pas à manger équilibré tous les jours. » Marc, lui, s’est demandé si c’était « dans la famille », car sa mère avait souffert d’obésité dans son enfance.
La culpabilité était bien là. Mais la réalité est beaucoup plus nuancée.


L’une des clés pour sortir de la culpabilité, c’est de comprendre ceci : l’obésité chez l’enfant n’est jamais la conséquence d’un seul facteur ou d’une seule personne. C’est une maladie complexe, dite multifactorielle, qui résulte de l’interaction de mécanismes biologiques, psychologiques, familiaux, sociaux et environnementaux (Lobstein et al., 2022).
Sur le plan médical, on parle souvent d’un déséquilibre prolongé de la balance énergétique : plus d’énergie consommée qu’utilisée. Mais cette phrase ne dit pas pourquoi cela arrive, ni en quoi ce déséquilibre n’est pas simplement une question de volonté ou de discipline.
Pourquoi votre enfant mange-t-il plus, ou dépense-t-il moins d’énergie ? Est-ce un choix ? Une gourmandise ? Objectivement, non. Ce sont des systèmes biologiques, psychologiques et des contraintes environnementales qui influencent fortement ses comportements.
Une partie de ce qui se joue commence bien avant le premier sourire de votre enfant : dans la génétique. Les études montrent qu’une proportion importante de la variation du poids corporel dans la population est liée à des différences génétiques (Lissau & Sørensen, 1994). Autrement dit, si vous ou votre partenaire avez une prédisposition à prendre du poids, votre enfant peut hériter d’une sensibilité accrue à stocker la masse grasse.
Pour Marc, le fait que sa mère ait souffert d’obésité dans son enfance n’est donc pas anodin : il transmet à ses enfants une vulnérabilité, pas une certitude. Mais c’est ici qu’un point essentiel doit être rappelé : la génétique ne décide pas de l’obésité. Elle crée un terrain, une susceptibilité.
De nombreux spécialistes résument cela ainsi : « La génétique charge le pistolet, mais l’environnement appuie sur la gâchette » (Swinburn, Egger, & Raza, 1999). Sans environnement favorable à la prise de poids—alimentation ultra-transformée, sédentarité, stress, etc.—cette prédisposition peut ne jamais s’exprimer.
Votre enfant ne gère pas sa faim et sa satété par volonté. Ces sensations sont essentiellement régulées par des hormones et des circuits cérébraux. La leptine, par exemple, est une hormone produite par les cellules graisseuses. Elle envoie au cerveau un message de type : « Les réserves sont suffisantes, tu peux arrêter de manger ».
Chez certains enfants, surtout lorsqu’ils prennent du poids de manière progressive, le corps développe une résistance à la leptine. Le cerveau ne reçoit plus aussi bien le signal de satété : l’enfant a faim plus souvent, ou plus longtemps, même après avoir mangé (Kalupahana, Moustaid-Moussa, & Claycombe, 2012). Ce n’est pas de la gourmandise ou un manque de volonté : c’est un mécanisme biologique qui se dérègle.
Le manque de sommeil vient encore complexifier ces mécanismes. Des études montrent que lorsque l’enfant dort trop peu ou mal, la ghréline (l’hormone qui stimule la sensation de faim) augmente, tandis que la leptine (l’hormone de satété) diminue (Chaput & Dutil, 2016). Résultat : l’enfant a réellement plus faim, et se sent rassasié moins vite lorsqu’il dort insuffisamment.
Revenons à la famille Martin. Le premier facteur qui saute aux yeux est le temps passé devant les écrans : tablettes, téléphones, télévision. Les études montrent que le temps d’écran est l’un des facteurs de mode de vie les plus fortement associés au surpoids et à l’obésité chez l’enfant (WHO, 2021).
Mais ce n’est pas magique. L’effet des écrans s’exerce à plusieurs niveaux :
Pour la famille Martin, laisser les enfants devant les écrans pendant la préparation du dîner était une adaptation compréhensible à un rythme de vie chargé. Ils ne cherchaient pas à faire mal, ils cherchaient à tenir le quotidien. C’est là que la nuance est importante : ce n’est pas une faute morale, mais une organisation qui, sans qu’on le sache, peut participer à un environnement favorisant le surpoids.
Un autre facteur sous-estimé est le sommeil. Un enfant qui ne dort pas assez présente un risque plus élevé de développer un surpoids ou une obésité, en particulier lorsque le manque de sommeil est chronique (Chaput & Dutil, 2016).
Pourquoi ?
Dans le cas de Thomas et Emma, le temps d’écran tardif stimulait leur cerveau, retardait le moment d’endormissement et réduisait la durée de sommeil. À long terme, cette fatigue chronique pouvait contribuer à la prise de poids, sans que personne ne le souhaite.
Non, le surpoids ne se résume pas à « manger trop ou mal ». Le contexte compte normément.
L’objectif n’est pas de culpabiliser ces comportements, mais de les comprendre pour pouvoir progressivement les transformer.
Certaines choses échappent largement au contrôle des familles : les contraintes économiques, le type de quartier, les horaires de travail, les transports, la charge mentale. Les études montrent que les enfants issus de milieux plus précaires ont globalement un risque plus élevé d’obésité (Barriuso et al., 2020). L’environnement peut devenir « obésogène », c’est-à-dire qu’il favorise la prise de poids.
Par exemple :
Ce n’est pas une question de mérite personnel ou de discipline. C’est une question d’infrastructure, d’offre alimentaire, de temps disponible et de contraintes réelles.
Voici un élément fascinant dont peu de parents ont entendu parler : le microbiote intestinal. Vos enfants abritent des milliards de bactéries dans leur intestin, ce qu’on appelle le microbiote. Ces bactéries jouent un rôle central dans la digestion, l’immunité, et (ce qui nous intéresse ici) dans la régulation du poids corporel (Patelarou et al., 2011).
Les chercheurs ont découvert que la composition du microbiote intestinal dans la petite enfance pourrait influencer le risque de surpoids plus tard. L’alimentation ; la quantité de fibres, de végétaux, de produits ultra-transformés, façonne ce microbiote. Un microbiote diversifié et équilibré est associé à un meilleur métabolisme, alors qu’un microbiote appauvri ou déséquilibré est plus souvent retrouvé chez les personnes en surpoids.
Là encore, cela ne signifie pas que tout se joue sur un seul facteur, ni que vous deviez tout changer du jour au lendemain. C’est plutôt un argument supplémentaire en faveur d’une alimentation progressivement plus variée, riche en végétaux, adaptée aux goûts et aux possibilités de votre famille.
Voici un fait troublant que peu de parents connaissent : le surpoids ou l’obésité de votre enfant peut commencer avant sa naissance. Si la mère était en situation de surpoids ou d’obésité avant la grossesse, le risque que l’enfant développe une obésité augmente. Si elle a pris excessivement du poids pendant la grossesse ou a souffert de diabète gestationnel, le bébé peut naître avec une plus grande tendance à accumuler la masse grasse (Inserm, 2021).
Ces données ne sont pas là pour culpabiliser les futures mères. Elles visent à expliquer que la prédisposition à l’obésité s’établit très tôt, dans un contexte déjà influencé par la santé et le poids de la mère.
Après la naissance, une période essentielle se dessine : les deux premières années de vie. Un gain pondéral accéléré entre 0 et 2 ans prédit fortement l’obésité plus tard.
Ensuite, vers l’âge de 5-7 ans, survient un phénomène appelé le « rebond d’adiposité ». C’est un moment où l’indice de masse corporelle de l’enfant, qui avait chuté après la petite enfance, recommence à augmenter. C’est normal. Mais si ce rebond commence avant l’âge de 3 ans ; ce qu’on appelle un rebond d’adiposité précoce, c’est un signal d’alerte.
Pour la famille Martin, si le médecin de famille avait remarqué que le poids progressait trop rapidement dès les premières années, ensemble ils auraient pu intervenir avant que le surpoids ne s’installe véritablement. Mais il n’est jamais trop tard pour agir : chaque étape de la croissance est une opportunité.
Le poids des parents est un des meilleurs prédicteurs du poids de l’enfant. Cela tient à la fois à la génétique, mais aussi aux habitudes familiales et à l’environnement éducatif (Lissau & Sørensen, 1994). Les enfants apprennent énormément en observant :
Le stress familial chronique joue aussi un rôle. Quand le niveau de stress est élevé, beaucoup d’adultes et d’enfants utilisent la nourriture pour se réconforter. Cela ne signifie pas qu’ils échouent, mais qu’ils manquent d’autres outils pour apaiser leurs émotions.
Pour la famille Martin, la combinaison de journées de travail chargées, de peu de temps disponible et de multiples contraintes logistiques créait une tension de fond. Les écrans, les repas rapides, les routines bousculées étaient des adaptations à ce stress. Elles avaient du sens dans ce contexte, même si elles favorisaient malgré eux la prise de poids.
Quand Julie et Marc ont compris que l’obésité de Thomas et Emma ne découlait pas d’un manque de discipline ou d’amour, mais d’un ensemble de facteurs biologiques, familiaux et environnementaux, quelque chose a changé. La culpabilité a commencé à laisser place à une compréhension plus apaisée.
Oui, ils auraient pu faire certains choix différemment. Mais ils ont surtout fait comme ils pouvaient, avec les connaissances, le temps et l’énergie dont ils disposaient. La question n’était plus « Qui est fautif ? », mais « Comment pouvons-nous, ensemble, adapter notre environnement pour que ce soit plus facile pour les enfants ? ».
C’est là, le changement systémique : ne pas demander à l’enfant de porter seul le poids du changement, mais faire évoluer progressivement l’organisation familiale, les routines, l’environnement physique (cuisine, chambre, écrans), avec l’aide de professionnels quand c’est possible.
Votre médecin de famille est votre premier allié. Il peut :
Vous pouvez lui parler de vos inquiétudes, de vos difficultés, de votre fatigue. Son rôle n’est pas de vous juger, mais de vous accompagner, vous et votre enfant.
Ces pistes ne sont pas des ordres à appliquer parfaitement, mais des directions possibles, à ajuster selon votre réalité familiale.




Les enfants en surpoids ou en situation d’obésité subissent trop souvent des jugements, des moqueries, voire du harcèlement. Cela peut laisser des traces profondes sur l’estime de soi et sur la santé mentale.
Vous pouvez aider votre enfant en :
En France, plusieurs dispositifs existent pour accompagner les enfants et les familles, gratuitement ou à faible coût.
Depuis 2007, PréO propose un accompagnement pluridisciplinaire pour les enfants et les familles en situation de surpoids ou d’obésité. L’équipe regroupe des médecins, infirmiers, psychologues, diététiciens et enseignants en activité physique adaptée, dans un cadre familial, non hospitalier.
Les consultations sont personnalisées, avec un objectif : comprendre votre réalité, vos contraintes, et construire avec vous des changements progressifs et réalistes, sans jugement.
ProxOb est un programme complémentaire qui apporte l’accompagnement directement au domicile des familles. Il est particulièrement adapté lorsque les déplacements sont compliqués, que les horaires sont chargés, ou que la famille préfère être accompagnée dans son environnement de vie.
Le programme propose :
Les ateliers sont conçus pour être ludiques, concrets et adaptés au rythme de chaque famille. Des évaluations montrent que de nombreuses familles accompagnées par ces dispositifs parviennent à stabiliser ou améliorer la corpulence de leurs enfants.
Les RéPPOP sont des réseaux régionaux qui coordonnent la prise en charge médicale et pluridisciplinaire de l’obésité pédiatrique. Ils ont plusieurs missions :
Les suivis se déroulent généralement sur 1 à 2 ans, avec des consultations régulières (médicales, diététiques, psychologiques, APA) et, selon les régions, des ateliers de groupe d’éducation thérapeutique.
Le jour où Julie et Marc ont décidé de parler franchement avec leur médecin, puis d’explorer les solutions proposées par PréO et d’autres dispositifs, ce n’était pas un aveu d’échec. C’était un acte de courage. Ils ont accepté que l’obésité de Thomas et Emma ne soit pas un simple « problème de volonté », mais une maladie complexe, influencée par des gènes, des hormones, un environnement moderne très obésogène et des contraintes familiales bien réelles.
Vous ne pouvez pas changer votre génétique, ni transformer seul l’environnement socio-économique dans lequel vous vivez. En revanche, vous pouvez, pas à pas, adapter ce qui se passe à l’intérieur de votre foyer, dans vos routines, vos choix alimentaires, vos écrans, vos soirées, vos week-ends. Et surtout, vous n’avez pas à le faire seul : des professionnels formés à l’obésité pédiatrique sont là pour vous accompagner, avec bienveillance et sans culpabilisation.
Le changement ne se fait pas du jour au lendemain. Il ne s’agit pas d’imposer un régime strict ou des règles punitives, mais de faire évoluer progressivement l’environnement et les habitudes familiales, avec un soutien adapté. Pour Thomas et Emma, cette prise de conscience et cet accompagnement ont marqué le début d’une trajectoire différente : non pas vers la perfection, mais vers un mieux-être global, plus de confort dans leur corps et dans leur vie de tous les jours.
Ecrit par Laurent Ancillon, responsable activité physique
Aidé par IA
Références
Barriuso, L., Martínez-Rubio, A., Álvarez-Zallo, N., González-Palacios, S., Ramos-Carrera, A., Álvarez-Hervella, M., … Iglesia, I. (2020). Socioeconomic position and childhood-adolescent weight status in rich countries: a systematic review, 1990–2013. BMC Pediatrics, 15(1), 129. https://doi.org/10.1186/s12887-015-0443-3
Chaput, J. P., & Dutil, C. (2016). Lack of sleep as a contributor to obesity in adolescents: Impacts on eating habits, physical activity and overall health. Appetite, 84, 82–92. https://doi.org/10.1016/j.appet.2014.08.010
Haute Autorité de Santé (HAS). (2022). Obesity: Diagnosis and Management (adults and children). HAS publications.
Inserm (Institut National de la Santé et de la Recherche Médicale). (2021). Maladies chroniques et traumatismes de l’enfant en France : état des lieux et perspectives de santé publique. Inserm.
Références
Lissau, I., & Sørensen, T. I. (1994). Parental obesity in childhood obesity: a study of adoptees and their biological and adoptive parents. International Journal of Obesity, 18(10), 699–703.
Lobstein, T., Jackson-Leach, R., & Moodie, M. L. (2022). Child and adolescent obesity: part of a bigger picture. The Lancet, 400(10368), 1613–1624. https://doi.org/10.1016/S0140-6736(22)01514-0
Patelarou, A., Litonjua, A. A., Havstad, S. L., Zorba, E., Zorba, Z., Moustaki, M., … Litonjua, A. D. (2011). Association between biomarkers of microbiota and obesity in early childhood. Clinical & Experimental Immunology, 177(3), 646–652. https://doi.org/10.1111/j.1365-2249.2011.04392.x
Swinburn, B., Egger, G., & Raza, F. (1999). Dissecting obesogenic environments: the development and application of a framework for identifying and prioritising environmental interventions for obesity. Preventive Medicine, 29(6), 563–570. https://doi.org/10.1006/pmed.1999.0585
World Health Organization (WHO). (2021). Report of the Commission on Ending Childhood Obesity. WHO. https://www.who.int/publications/i/item/9789241510066
| Cookie | Durée | Description |
|---|---|---|
| cookielawinfo-checkbox-advertisement | 1 year | Set by the GDPR Cookie Consent plugin, this cookie is used to record the user consent for the cookies in the "Advertisement" category . |
| cookielawinfo-checkbox-analytics | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Analytics". |
| cookielawinfo-checkbox-functional | 11 months | The cookie is set by GDPR cookie consent to record the user consent for the cookies in the category "Functional". |
| cookielawinfo-checkbox-necessary | 11 months | Ce cookie est défini par le plugin GDPR Cookie Consent. Les cookies sont utilisés pour stocker le consentement de l'utilisateur pour les cookies dans la catégorie «Nécessaire». |
| cookielawinfo-checkbox-others | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Other. |
| cookielawinfo-checkbox-performance | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Performance". |
| CookieLawInfoConsent | 1 year | Records the default button state of the corresponding category & the status of CCPA. It works only in coordination with the primary cookie. |
| viewed_cookie_policy | 11 months | The cookie is set by the GDPR Cookie Consent plugin and is used to store whether or not user has consented to the use of cookies. It does not store any personal data. |
| Cookie | Durée | Description |
|---|---|---|
| ai_user | 1 year | A unique user identifier cookie, set by Microsoft Application Insights software, that enables counting of the number of users accessing the application over time. |
| ajs_anonymous_id | never | This cookie is set by Segment to count the number of people who visit a certain site by tracking if they have visited before. |
| ajs_user_id | never | This cookie is set by Segment to help track visitor usage, events, target marketing, and also measure application performance and stability. |
| CONSENT | 2 years | YouTube sets this cookie via embedded youtube-videos and registers anonymous statistical data. |
| _ga | 2 years | The _ga cookie, installed by Google Analytics, calculates visitor, session and campaign data and also keeps track of site usage for the site's analytics report. The cookie stores information anonymously and assigns a randomly generated number to recognize unique visitors. |
| _gat_gtag_UA_54038376_1 | 1 minute | Set by Google to distinguish users. |
| _gid | 1 day | Installed by Google Analytics, _gid cookie stores information on how visitors use a website, while also creating an analytics report of the website's performance. Some of the data that are collected include the number of visitors, their source, and the pages they visit anonymously. |
| Cookie | Durée | Description |
|---|---|---|
| NID | 6 months | NID cookie, set by Google, is used for advertising purposes; to limit the number of times the user sees an ad, to mute unwanted ads, and to measure the effectiveness of ads. |
| VISITOR_INFO1_LIVE | 5 months 27 days | A cookie set by YouTube to measure bandwidth that determines whether the user gets the new or old player interface. |
| YSC | session | YSC cookie is set by Youtube and is used to track the views of embedded videos on Youtube pages. |
| yt-remote-connected-devices | never | YouTube sets this cookie to store the video preferences of the user using embedded YouTube video. |
| yt-remote-device-id | never | YouTube sets this cookie to store the video preferences of the user using embedded YouTube video. |
| yt.innertube::nextId | never | This cookie, set by YouTube, registers a unique ID to store data on what videos from YouTube the user has seen. |
| yt.innertube::requests | never | This cookie, set by YouTube, registers a unique ID to store data on what videos from YouTube the user has seen. |
| Cookie | Durée | Description |
|---|---|---|
| ai_sessionHaForm | 30 minutes | No description |